El
embarazo o
gravidez (de grávido, y este del latín
gravĭdus)
1 2 es el período que transcurre entre la
implantación del
cigoto en el útero, hasta el momento del
parto, en cuanto a los significativos cambios fisiológicos,
metabólicos e incluso morfológicos que se producen en la mujer encaminados a proteger,
nutrir y permitir el desarrollo del feto, como la interrupción de los
ciclos menstruales, o el aumento del tamaño de las mamas para preparar la
lactancia. El término
gestación hace referencia a los procesos
fisiológicos de crecimiento y desarrollo del
feto en el interior del
útero materno. En
teoría, la
gestación es del
feto y el embarazo es de la
mujer, aunque en la práctica muchas personas utilizan ambos términos como
sinónimos.
En la
especie humana las gestaciones suelen ser únicas, aunque pueden producirse
embarazos múltiples. La aplicación de técnicas de reproducción asistida está haciendo aumentar la incidencia de embarazos múltiples en los países desarrollados.
3
El embarazo humano dura unas 40 semanas desde el primer día de la última menstruación o 38 desde la fecundación (aproximadamente unos 9 meses). El primer trimestre es el momento de mayor riesgo de
aborto espontáneo; el inicio del tercer trimestre se considera el punto de viabilidad del feto (aquel a partir del cual puede sobrevivir extraútero sin soporte médico).
Definición y tipos[editar]
En 2007 el Comité de Aspectos Éticos de la Reproducción Humana y la Salud de las Mujeres de la Federación Internacional de Ginecología y Obstetricia (FIGO) definió al embarazo como la parte del proceso de la reproducción humana que comienza con la implantación del conceptus en la mujer. El embarazo se inicia en el momento de la
nidación y termina con el
parto. La definición legal del embarazo sigue a la definición médica: para la
Organización Mundial de la Salud (OMS) el embarazo comienza cuando termina la implantación, que es el proceso que comienza cuando se adhiere el
blastocito a la pared del útero (unos 5 o 6 días después de la
fecundación).
4 Entonces el blastocito atraviesa el
endometrio uterino e invade el
estroma. El proceso de implantación finaliza cuando el defecto en la superficie del
epitelio se cierra y se completa el proceso de nidación, comenzando entonces el embarazo. Esto ocurre entre los días 12 a 16 tras la fecundación.
Se denomina
embarazo ectópico o extrauterino al que se produce fuera del útero, por una implantación anómala del óvulo fecundado (habitualmente en alguna de las dos
trompas de Falopio) y con mucha menos frecuencia en la cavidad peritoneal (
embarazo abdominal) y otros sitios.
5
Ante un embarazo no deseado y atendiendo a los principios de
salud reproductiva de la
OMS, la
mujer puede continuar con la
gestación y llevar a término el
embarazo en contra de su deseo, o, practicar una interrupción voluntaria del embarazo o
aborto inducido, ya sea mediante un
aborto con medicamentos o un
aborto quirúrgico, dependiendo del periodo de gestación y siempre con la asistencia sanitaria adecuada, teniendo en cuenta que esta práctica puede ser ilegal en algunos países.
6
En todo el
mundo, el 38 % de los embarazos son no deseados, el 21 % de ellos se da en adolescentes (de los cuales entre el 30 y el 60 % terminan en un aborto); unos 80 millones de embarazos no deseados cada año de un total de 210 millones de embarazos en todo el mundo.
7
Características generales[editar]
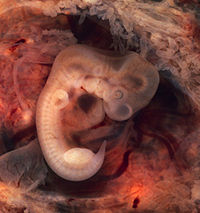
Embrión humano a las 5 semanas.
La fecundación se produce por la unión del gameto femenino con el gameto masculino. Existe una polémica sobre cuando comienza el embarazo.
Para la
Organización Mundial de la Salud (OMS) el embarazo comienza cuando termina la implantación del embrión en el útero, ya que, en muchos casos, el óvulo es fecundado pero no llega a implantarse y el embarazo no comienza. La implantación es un proceso que comienza unos 5 o 6 días después de la fecundación y que consiste en la adherencia del blastocito a la pared del útero, cuando el blastocito atraviesa el endometrio e invade el estroma, luego la superficie del epitelio se cierra y se completa el proceso de nidación, comenzando entonces el embarazo.
5
Cuando se trata de una
fecundación in vitro, el embrión es fecundado en un tubo de ensayo, se espera tres días y luego transferido al útero de la futura mamá. En el momento de la nidación el embarazo comienza pero, en la mayoría de los casos, el embrión no se adhiere y la mujer no queda embarazada.
8
Para muchos científicos, la vida empieza en el momento de la fecundación y, por lo tanto, el embarazo comienza cuando un espermatozoide alcanza y atraviesa la membrana celular del óvulo, fusionándose los núcleos y compartiendo ambos su dotación genética para dar lugar a una célula huevo o cigoto, en un proceso denominado fecundación. Fecundación y embarazo son contemporáneos. Esa es la posición sostenida por las organizaciones provida y por el Comité de Bioética de la Comisión de Familia de la Conferencia Episcopal Peruana.
910 La multiplicación celular del cigoto da lugar al embrión, de cuyo desarrollo deriva el individuo adulto.
La polémica sobre el momento en que comienza el embarazo no es un dato menor ya que incide en las discusiones éticas en relación al
aborto las técnicas de
reproducción asistida y el uso de
anticonceptivos, razón por la cual permanece muy actual.
La
embriología es la parte de la
medicina que estudia el complejo proceso de desarrollo embrionario desde el momento de la fecundación hasta la formación del feto, que es como se denomina al organismo resultante de este desarrollo cuando aún no ha tenido lugar el parto.
Dentro del útero, el feto está flotando en el
líquido amniótico, y a su vez el líquido y el feto están envueltos en el
saco amniótico, que está adosado al útero. En el cuello del útero, se forma un tapón de mucosidad densa durante el embarazo para dificultar el ingreso de microorganismos que provoquen infección intrauterina. Este tapón será expulsado durante el inicio del trabajo de parto.
Mientras permanece dentro, el cigoto, embrión o feto obtiene
nutrientes y
oxígeno y elimina los desechos de su metabolismo a través de la
placenta. La placenta está anclada a la pared interna del útero y está unida al feto por el
cordón umbilical. La expulsión de la placenta tras el parto se denomina
alumbramiento.
De acuerdo a su desarrollo, el embarazo se suele dividir en tres etapas de tres meses cada una, con el objetivo de simplificar la referencia a los diferentes estados de desarrollo del feto.
Durante el primer trimestre el riesgo de
aborto es mayor (muerte natural del embrión o feto). Esto tiene mayor incidencia en embarazos conseguidos mediante fecundación
in vitro, ya que el embrión implantado podría dejar de desarrollarse por fallos en los cromosomas heredados de los gametos de sus progenitores.
Durante el segundo trimestre (a partir de las 14 semanas de gestación) el desarrollo del feto puede empezar a ser monitorizado o diagnosticado.
El tercer trimestre marca el principio de la
viabilidad —aproximadamente después de la semana 25— que quiere decir que el feto podría llegar a sobrevivir de ocurrir un parto prematuro, parto normal o cesárea. Ya que a partir de este momento los pulmones fetales se encuentran formados casi totalmente, solo les falta madurar.
Fecha probable de parto[editar]

Mujer embarazada de 40 semanas

Una mujer de ocho meses de embarazo.
Los cálculos para determinar la fecha probable del parto (FPP) se realizan usando la fecha de la última menstruación o por correlaciones que estiman la edad gestacional mediante una
ecografía. La mayoría de los nacimientos ocurren entre la semana 37 y 42 después del día de la última menstruación y solo el 5 % de mujeres dan a luz el día exacto de la fecha probable de parto calculada por su profesional de salud.
11
Usando la fecha de la última menstruación, se le añade siete días y se le resta tres meses, dando la fecha probable de parto. Así, una fecha segura de última menstruación del 28 de noviembre de 2007, producirá una fecha probable de parto para el 5 de septiembre de 2008 —se usa el año siguiente al año de la última regla—. Si la fecha de la última menstruación cae en los primeros dos meses, se mantiene el año en curso, en todos los demás meses, se usa el año subsiguiente. Así, una fecha segura de última menstruación del 2 de enero de 2008, produce una fecha probable de parto para el 9 de octubre de 2008 —el año se mantiene—.
[cita requerida]
Detección y fecha de fecundación[editar]
El principio del embarazo es detectado con la presencia de la hormona
gonadotropina coriónica humana (hCG) que es producida por el embrión después de la concepción y posteriormente por el plasma materno (la placenta), esta hormona aparece en la sangre y en la orina de las mujeres embarazadas hasta 10 días después de la concepción y esta puede ser detectada por medio de análisis de orina y de sangre. Ambos tipos de prueba solamente pueden detectar si la mujer está o no embarazada, pero no la fecha de inicio del embarazo.
Signos presuntivos del embarazo
Tal vez el primer signo presuntivo del embarazo sea la amenorrea o ausencia del período menstrual. Debido a que puede ocurrir amenorrea por causas distintas a un embarazo, no siempre es tomada en cuenta, especialmente si la mujer no tiene ciclos regulares. Sin embargo, pueden presentarse varios signos más que, junto a la amenorrea sugieren un embarazo, como son: la hipersensibilidad en los pezones, mareos, vómitos matutinos, somnolencia, alteración en la percepción de olores, y deseos intensos de ciertos tipos de alimentos (antojos). Esto lo puedes notar a partir del segundo al tercer mes de la concepción.
Sangrado de implantación
Es uno de los primeros síntomas del embarazo, que aunque no suceda en todas las mujeres, en algunas es el primer síntoma de embarazo. El sangrado de implantación ocurre aproximadamente 12 días después de la ovulación, en los días en que se espera la menstruación. Este sangrado se distingue por ser poco duradero - no más de 5 días - y muy ligero. El sangrado de implantación ocurre por que el blastocito se asienta en el útero y en algunas ocasiones se rompen algunas venas que afectan al endometrio y provocan el sangrado.
Fatiga
Otro signo de sospecha del embarazo es el cansancio, caracterizada por
astenia, debilidad y somnolencia. Aunque algunas mujeres sienten energía renovada, la mayoría confesarían sentir intensa fatiga. Algunas afirman quedarse dormidas a cualquier hora del día, a veces al poco de haber salido de la cama, y otras aseguran sentir tal somnolencia en la sobremesa. Otras sienten cansancio pronunciado al llegar la noche. Dicha fatiga es a menudo incontrolable y exige el sueño. Nunca se ha encontrado una explicación a este extraño deseo de dormir. Es un síntoma frecuente en los primeros meses del embarazo y se cree que es un efecto de la elevada producción de
progesterona. Esta hormona es un sedante para los seres humanos, con fuertes efectos tranquilizantes e hipnóticos.
12 En las etapas posteriores se presenta otro tipo de fatiga debida simplemente a cansancio corporal, pero rara vez ocurre en el primer trimestre del embarazo.
Interrupción de la menstruación
Al cabo de dos semanas de ocurrida la fecundación se notará la ausencia de
menstruación. El cese de la menstruación en una mujer sana en edad reproductiva y sexualmente activa, que hasta entonces ha tenido un ciclo menstrual regular y predecibles, es un signo muy sugestivo del embarazo. Es un signo sospechoso del embarazo denominado
amenorrea y no es exclusivo de la
gestación. Además del embarazo son causas de la amenorrea
enfermedades físicas (algunas de cierta gravedad, como
tumores del ovario, trastornos de la
glándula tiroides y muchas otras), un choque muy fuerte,
anorexia, el efecto de un viaje en avión, una operación,
estrés o la
ansiedadpueden retrasar la menstruación.
En ocasiones, después de la concepción, se observan uno o dos episodios de
hemorragia uterina que simulan la menstruación y se confunden con ella. Es denominado signo de Long-Evans y es más frecuente en multíparas que en primigestas.
Gustos
El cambio en el gusto y la preferencia por ciertos alimentos puede ser uno de los primeros signos. Es común el rechazo a ciertos alimentos, bebidas y olores como el humo de los cigarrillos.
13 A menudo se describe un sabor metálico en la boca que hace variar el gusto por los alimentos. Se cree que los antojos se deben al aumento de los niveles hormonales; a veces se experimentan en la segunda mitad del ciclo menstrual por el mismo motivo. No es conveniente satisfacer antojos con alimentos de alto contenido calórico, cuyo poder nutritivo sea bajo.
Deseos frecuentes de orinar[editar]
A medida que se extiende el útero, oprime la
vejiga. Por tanto, ésta trata de expulsar pequeñas cantidades de orina, y muchas mujeres sienten deseos frecuentes de orinar desde la primera semana tras la concepción; quizás necesiten ir al cuarto de baño cada hora. Esto también se debe al efecto de la progesterona, ya que es un potente relajante del
músculo liso,
14 (que es el músculo del cual está formado la vejiga, el útero y otros órganos) lo cual sirve para mantener al útero en reposo hasta el momento del parto. Salvo que sienta ardor o dolor al orinar, no es necesario que consulte al médico. Hacia las 12 semanas, el tamaño del útero aumentará, de modo que subirá y saldrá de la cavidad pelviana. Esto reducirá la presión sobre la vejiga y la frecuencia de la micción por lo que la vejiga se va hacia un lado.
Cambios en las mamas[editar]
Ocurre congestión y turgencia en los senos debido al factor hormonal y la aparición del
calostro. Puede aparecer en etapas precoces de la gestación por el aumento de la
prolactina, entre otras hormonas. Las
areolas se vuelven más sensibles e hiperpigmentadas.
15
Manifestaciones cutáneas[editar]
Mucosa vaginal[editar]
Como consecuencia del aumento en la vascularización de la
vagina y el cuello del útero durante el embarazo por el efecto vascularizante de la progesterona, se nota que la mucosa de estas estructuras se vuelve de un color violeta. A este cambio azulado de la mucosa vaginal y del cuello del útero se lo conoce como el
signo de Chadwick-Jacquemier.
15

Fotografía de una mujer en la semana 26 del embarazo.
Signos de probabilidad[editar]
Son signos y síntomas fundamentalmente característicos del embarazo que aportan un alto nivel de probabilidad al diagnóstico del embarazo.
Determinaciones hormonales[editar]
La presencia de la hormona gonadotropina coriónica humana (hCG) en el plasma materno y su excreción por la orina son la base de los estudios hormonales del embarazo. La producción de esta hormona por el
sincitiotrofoblasto comienza muy temprano en el embarazo. Las pruebas sensibles pueden detectar a la hormona hCG en el plasma materno o en la orina 9 o 10 días después de la
ovulación.
17Esta hormona es la base de la mayoría de las
pruebas de embarazo, aunque pueden usar técnicas diferentes, como el
radioinmunoensayo,
anticuerpos monoclonales,
inmunofluorescencia y las pruebas caseras que usan el principio de
hemaglutinación. Otras hormonas que aumentan con el embarazo incluyen a los estrógenos, en especial el
estriol, y la progesterona.
Tamaño abdominal[editar]
Por lo general, hacia las doce semanas de la gestación se hace posible palpar el útero por encima de la
sínfisis púbica o monte de venus. Desde ese momento, el útero continúa aumentando gradualmente hasta el final del embarazo. El aumento del tamaño abdominal puede también deberse a otras causas que excluyen al embarazo, como son los
miomas uterinos, tumores de ovario,
ascitis, etc.
Formas del útero[editar]
- Signo de Noble-Budin
A partir de las ocho semanas de la gestación la presión del producto de la gestación hace que se ocupen los fondos de saco que se forman en la unión de la vagina con los lados del cuello uterino.
17 De modo que se percibe en el tacto vaginal, la forma redondeada y turgente del útero al explorar los lados profundos del cuello uterino.
- Signo de Hegar
A partir de la sexta a octava semana del embarazo, durante el examen bimanual del útero se siente blando en exceso, pastoso y elástico—en especial el istmo del útero—
18en contraste con la dureza y firmeza del cuello uterino.
- Signo de Piskacek
Al realizar la exploración física del útero, en especial si la implantación del
embrión ocurrió cercano a uno de los orificios de las
trompas de Falopio, se percibe una asimetría con prominencia hacia el cuerno uterino que sostiene la implantación.
18 Es un signo que puede observarse también con el uso de anticonceptivos orales.
17
- Signo de Goodell
Relacionado con cambios del cuello uterino, el cual se vuelve blando con el embarazo a diferencia de su consistencia dura en estados no gestacionales.
17 Se hace la analogía de sentir el cuello uterino como tocar los labios bucales, en vez de sentirlo normalmente como sería el tocarse la punta de la
nariz.
18
















